Piede di Charcot (1^ parte)
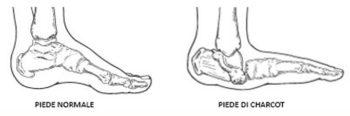
 Si definisce piede di Charcot una delle più gravi complicanze del diabete. Rappresenta infatti una particolare condizione clinica, che nella sua fase iniziale è caratterizzata da una infiammazione che interessa i tessuti molli, tendini, legamenti e strutture ossee del piede. I dati epidemiologici su questa patologia sono pochi e discordanti, in letteratura non esistono studi di popolazioni che consentono di delineare una reale prevalenza della patologia del piede di Charcot. Spesso, molti casi di piede di Charcot non vengono riconosciuti come tali e quindi correttamente diagnosticati. In molti casi un ritardo nella diagnosi può portare a severe e debilitanti deformità strutturali del piede aumentando il rischio di comparsa di lesioni ulcerative e di interventi di amputazione minore e/o maggiore.
Si definisce piede di Charcot una delle più gravi complicanze del diabete. Rappresenta infatti una particolare condizione clinica, che nella sua fase iniziale è caratterizzata da una infiammazione che interessa i tessuti molli, tendini, legamenti e strutture ossee del piede. I dati epidemiologici su questa patologia sono pochi e discordanti, in letteratura non esistono studi di popolazioni che consentono di delineare una reale prevalenza della patologia del piede di Charcot. Spesso, molti casi di piede di Charcot non vengono riconosciuti come tali e quindi correttamente diagnosticati. In molti casi un ritardo nella diagnosi può portare a severe e debilitanti deformità strutturali del piede aumentando il rischio di comparsa di lesioni ulcerative e di interventi di amputazione minore e/o maggiore.
Fattori di rischio: Potenziali fattori di rischio, in aggiunta alla neuropatia periferica, sono l’età, il peso e la durata del diabete. In pazienti affetti da diabete, l’insorgenza dell’osteoartropatia di Charcot è maggiore tra la V e la VI decade di vita, l’età media dei pazienti con tale patologia è intorno ai 57 anni. Il peso corporeo è considerato un potenziale fattore di rischio per l’insorgenza della patologia, poiché il tipico paziente diabetico con tale complicanza è in soprappeso. Studi scientifici hanno dimostrato di come una condizione di obesità, è associata ad un aumentata incidenza di osteoartropatia di Charcot. La durata di diabete potrebbe associarsi allo sviluppo della patologia con relative differenze tra il diabete tipo 1 e quello di tipo 2. I pazienti affetti da diabete tipo 1 hanno una maggiore percentuale di sviluppare lo charcot a 20-24 anni dall’esordio della malattia, quelli di tipo 2 a 5-9 anni dalla diagnosi di diabete.
Il piede di Charcot, rimane una delle maggiori cause di deformità articolare nei pazienti con diabete, nella sua fase cronica è caratterizzata da deformità strutturale del piede e da una maggiore instabilità articolare, specialmente se ad essere coinvolta è la struttura tibio-tarsica. Deformità ed instabilità articolare sono spesso causa di lesioni ulcerative croniche, quindi predisposte a processi infettivi che possono coinvolgere la struttura ossea sottostante e pertanto associate ad una elevato rischio amputativo.
Manifestazioni cliniche: La storia naturale dell’osteoartropatia di Charcot è contraddistinta da due differenti fasi di evoluzione clinica: fase acuta attiva e cronica inattiva.
Fase acuta: Rappresenta la fase iniziale di maggiore difficoltà diagnostica e di conseguenza spesso misconosciuta. Il quadro clinico dell’osteoartropatia di Charcot nella sua fase acuta si caratterizza per la presenza di segni specifici di infiammazione. Il piede coinvolto dal processo osteo-articolare presenta edema, iperemia, aumento della temperatura cutanea con differenza di almeno 2 °C verso il controlaterale. La differenza di temperatura può arrivare anche a 10 °C. Si può o meno associare una sintomatologia dolorosa locale, sia a riposo che durante il carico, seppur in presenza di neuropatia periferica.
(continua nella prossima edizione)

